院長から患者様へ
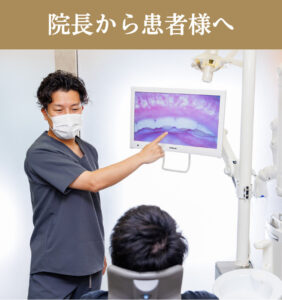
いまもと歯科医院のホームページをご覧いただきありがとうございます。
患者様にいち早く歯の大切さに気づいていただくため、院長の私から、デンタルリスク診断のご案内をさせていただきます。

デンタルリスク診断とは、レントゲン撮影や歯周精密検査などを通して
・現在の歯の健康状態がどうなっているのか
・悪い歯があった場合、なぜ今のような悪い状態になったのか
・その歯は今後どう悪くなっていくのか
といった内容を患者様にお伝えし、将来長きにわたってご自身の歯を守っていただくためのきっかけ、強いては取り返しのつかない状態になる前に歯科医院に来ていただく為のきっかけとなるよう、私が考案した、いわゆる「歯の健康診断」です。
インスタグラムの自己紹介でもお伝えしていますが、取り返しのつかない状態でご来院された患者様と向き合う中で、「どうすれば抜歯や神経を抜く事になる前に来ていただけるのか」を考えてきました。
◆自己紹介とインスタグラムで発信を始めた理由

・「もっと早く歯医者に来れば良かった」
・「えーっ!どうにかなりませんか?」
・「出来れば抜きたくないです…」
このようにおっしゃる方をゼロにするため、可能な限り早い段階でご自身の歯の健康状態を把握し、歯に対する意識や優先順位を高めていただくのが、デンタルリスク診断の大きな目的になります。
歯を失った場合、それが戻ってくる事は二度とありません。
・少し食事がしづらくなるだけでは?
・そこまで日常生活に支障は出ないだろう
・入れ歯を入れれば大丈夫なんじゃない?
このように、歯を失う事の恐ろしさを甘く見てはいけません。
数年前に、私が高齢者施設へ訪問診療に行っていた時のお話です。
認知症を患っている患者様が、私の手を掴んで「おにぎりを食べたい」とおっしゃるのです。
ですが、若い頃から適切な予防を行ってこなかったのもあり、それを食べることは叶いません。
他にも、「昔はすごいお肉が好きだったんですよ。死ぬまでにもう一度美味しいお肉を食べたい。」
とおっしゃる患者様がいらっしゃったのですが、その方も今入っている入れ歯では噛めないので、お肉を食べる事は叶いません。
「インプラントを入れれば噛めるのでは?」
いいえ、ご高齢になってくるとインプラントを埋入するための骨も足りなくなるので、インプラント手術もできないのです。
こういった患者様を多く目の当たりにすると、「いかに若い頃から歯に対して投資をしておく事が大切なのか」という事を思い知らされます。
逆に、ご高齢でも歯を1本も失っていない方というのは、健康状態も良好な方が多いです。
90代になっても、待合室から診療室まで歩いて来られる患者様は、歯がきちんと残っている方です。
また、ご高齢の方同士で旅行に行き、出先で出てきたお食事を食べられる方と食べられない方がいるそうです。
もちろん、これは若いうちから適切な予防を行なってきたかどうかの差になります。
自分の年齢が若いうちは、10年以上先の事はあまり実感が湧かないかもしれません。
ですが、患者様の歯を守るのが使命である歯科医師として、私はこの大切さを訴えていきたいと考えております。

日本で歯を失う原因として一番多いとされるのは歯周病で、その次に虫歯が多いとされています。
私が診療している限りでは、歯周病で歯を失う方も、虫歯で歯を失う方も半々な印象です。
![]()
歯周病は、歯と歯茎の間に溜まった歯石などの汚れが原因で、歯を支える骨が溶けてしまい、歯が自然と抜けてしまう病気です。
健康な方でも、40代を超えてくると特に歯周病リスクは高まってくるので、普段からフロスや歯間ブラシを併用したケアをする事。
歯科医院で、定期的には歯と歯茎の間にできた歯石のクリーニングをする事が、歯周病の予防に繋がります。
![]()
虫歯で歯を失う流れは、歯周病とは大きく違います。
1)初めての虫歯ができる
2)削って詰め物で治療する
3) 経年劣化で詰め物と歯の間に隙間ができる
4) その隙間から虫歯が発生(2次虫歯という)
5) そのわずかな隙間はブラッシング不可のため、そのまま虫歯が進行
6) 虫歯が神経に到達するまでは自覚症状がほとんどないので、虫歯に気付かない
7) 痛みが出て歯科医院を受診
8) 神経まで虫歯が到達している事が発覚。神経を抜くか抜歯しか選択肢がなくなる
9) 神経を抜いた歯は、栄養が行き渡らなくなるので脆くなる
10) 何かの拍子に歯が割れて、抜歯に
定期検診に通っている方でも、2)と3)を数回繰り返していくと、天然歯質がどんどん失われていき、最終的には詰め物から被せ物になります。
そして、被せ物も経年劣化で2次虫歯が発生し、最終的には神経を抜いて、抜歯という流れになります。
そのため、初めて出来た虫歯を痛みが出るまで放置していたという方は、実は割合的にそこまで多くはありません。
お気づきの方もいらっしゃるかもしれませんが、この負のサイクルを止めるには、「2次虫歯」になるリスクを下げる事が重要です。

そもそも、詰め物や被せ物と歯の間に隙間ができるのは何故なのでしょうか?
これは、治療に使用する接着剤と材料の特性にあります。
![]()
保険診療で使える銀歯を接着する時に使われるのは、「合着用セメント」と呼ばれる接着剤です。
合着とは、歯の凹凸にこの合着用セメントが入り、そこで固まる事で歯と材料を”物理的に”固定するものです。
この時点では、歯と詰め物や被せ物の間に隙間がないように見えますが、実はミクロレベルでは隙間が存在します。
これが合着の特性です。
対して、セラミックやジルコニアに使用される接着剤は、「接着用セメント」と呼ばれるものを使用します。
歯科治療の領域でいう「接着」とは、天然歯質とセラミックを”化学的に”一体化させることができます。
ここが合着との大きな違いで、この接着剤であれば歯と詰め物や被せ物との間に隙間はありません。
これが、接着剤の特性による違いになります。
![]()
2次虫歯になるリスクが上がる要因として、もう1つあるのが材料の特性です。
学生の頃に、「熱膨張」というのを勉強したのを覚えていませんか?
物質が熱によって膨張したり収縮したりする性質のことです。
もちろん、歯科治療に使われる材料にも熱膨張の特性はありますが、材料ごとに熱膨張のしやすさ(熱膨張率)も違います。
銀歯、プラスチック(CR)、セラミック、この中で一番熱膨張率が高いのは、銀歯です。
対して、一番熱膨張率が低いのは、セラミックになります。
私たちのお口の中は、熱い飲み物を飲んだり、アイスを食べたりなど温度変化が非常に激しい環境です。
つまり、お口の中の温度変化によって、詰め物や被せ物も膨張したり、収縮したりしている事になります。
先ほど接着剤の説明をしましたが、合着用セメントの場合は、この熱膨張の繰り返しによって固まった接着剤が物理的に動いてしまい、ひび割れが進んでいきます。
すると、そのヒビに虫歯菌が侵入し、2次虫歯のリスクを高めてしまいます。
しかし、セラミックは熱膨張率が低く、お口の中の温度変化にも強いので、この接着剤の劣化も起きにくいです。
また、セラミックは表面がツルツルしていて、菌が付着しづらいというのも大きなメリットになります。
この材料と接着剤の2つの特性から、2次虫歯を防ぐにはセラミックを使った治療が有効だと言えます。
ただ、どんな材料で治療するかよりも、まずは自分の歯の健康状態をいち早く把握する事が最優先ですので、ご興味をお持ちいただけた方は、一度デンタルリスク診断を受けていただく事をお勧めいたします。

デンタルリスク診断の流れは、下記の図の通りです。
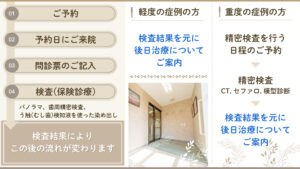
まず全ての方に
1)パノラマレントゲン写真
2)歯周精密検査(歯周ポケットの深さのチェック)
3)う触(むし歯)検知液を使った染め出し
上記3つの検査を受けていただきます。
こちらは保険診療となります。
検査の結果、重たい症例の方だと判断した場合は、後日精密検査を受けていただきます。
精密検査は、自由診療となります。
なお、保険診療での検査を行なった同日に精密検査を行うことは、国のルール上混合診療になってしまうのでできません。
予めご了承ください。

◆基本検査(保険診療)
(パノラマレントゲン撮影、歯周精密検査、う触(むし歯)検知液を使った染め出し)
→約4,000円(3割負担の場合)
◆精密検査(自由診療)
※精密検査に関しては、必要な方のみ
(CT、セファロ、模型診断)
→33,000円(税込)
お支払いには、保険診療の場合は現金のみ、自由診療の場合は現金もしくはクレジットカード決済がお使いいただけます。
デンタルリスク診断のご予約は、下記のボタンより進めていただけますと幸いです。